Псориатический артрит
Содержание статьи
Псориатический артрит – это прогрессирующее заболевание суставов, которое развивается у людей с псориатическим поражением кожи или ногтей. Это хронический воспалительный процесс, развивающийся в 7 – 10% случаев псориаза. Мужчины и женщины болеют с одинаковой частотой, наиболее часто проявляется артрит в возрасте от 20 до 50 лет.





Причины и патогенез заболевания
Точные причины псориатического артрита не установлены. В его развитии основную роль играют наследственная предрасположенность и процессы иммунной системы. Происходит сбой в работе иммунной системы, нарушение работы цитокинов.
Псориатический артрит — это аутоиммунное заболевание. При данных заболеваниях организм ошибочно распознает свои же ткани как чужеродные и вырабатывает антитела, чтобы атаковать их.
Существуют факторы риска появления артрита: длительное, хроническое напряжение, стрессы, травмы, эндокринные патологии, иммунодефициты (чаще встречается у людей с имеющейся ВИЧ-инфекцией), заболевания дыхательной и пищеварительной систем. Период менопаузы у женщин тоже может выступать в качестве фактора риска. Люди, чьи ближайшие родственники имели заболевание, генетически более предрасположены к нему.
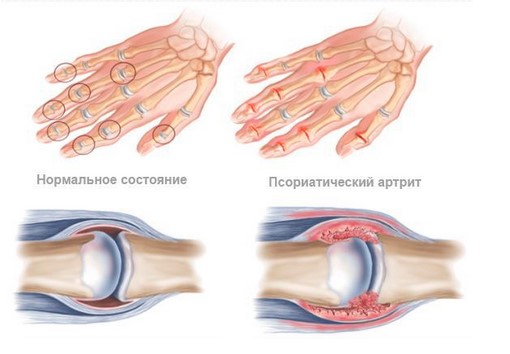
Патологический процесс вызывает разрушение хрящевой ткани, остеопороз (разрушение костной ткани), анкилоз (неподвижность сустава) и нарушение функций вплоть до утраты.
Симптомы псориатического артрита
Тяжесть поражения суставов часто не совпадает с тяжестью кожных клинических проявлений.
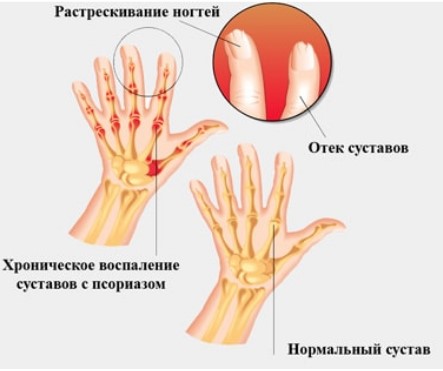
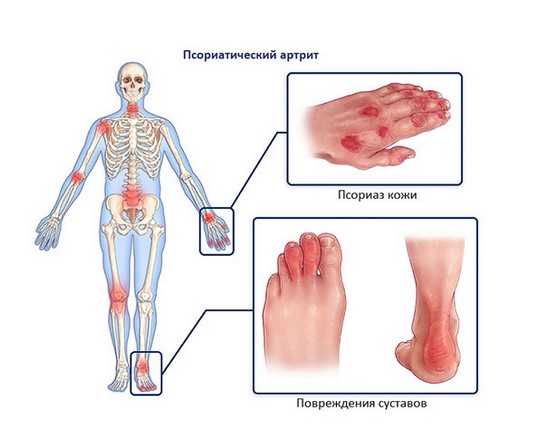
В большей степени при заболевании отмечается поражение дистальных межфаланговых суставов пальцев кистей и стоп. Они изменяются по типу дактилита («пальцы – сосиски»). Поражение в большинстве случаев асимметричное. Отмечают синюшность, покраснение, тугоподвижность и утолщение суставов рук и ног.
Начинается процесс обычно с недомогания, лихорадки до 38–39 °C и отека, сопровождается заболевание болевым синдромом. Болезненность в суставах при псориатическом артрите значительная, острая. Характерна скованность по утрам, которая проходит через некоторое время. Заболевание имеет волнообразный характер, когда эпизоды ремиссии чередуются с обострениями. Ремиссией псориатического артрита называется отсутствие любых клинических симптомов болезни. Отмечается появление вывихов и подвывихов. Характерно асимметричное появление указанных изменений.
Нередко в процесс воспаления вовлекается позвоночник и крестцово-подвздошные суставы.
Дополнительные симптомы, которые свидетельствуют в пользу псориатической природы заболевания — это характерное поражение ногтей и кожи с появлением бляшек.
Классификация псориатического артрита.
Выделяют степени болезни:
-
Незначительная – когда утренняя скованность длится не более получаса или отсутствует совершенно, СОЭ в анализе крови – не более 20 мм в час, температура тела нормальная;
-
Средняя степень характеризуется лихорадкой до 38°C, присутствует болевой синдром, суставы стоп и кистей отечны, кожа над ними горячая;
-
Псориатический артрит тяжелой степени активности, когда скованность по утрам длится до трех часов, есть выраженные отек и лихорадка 39°C. Анализы крови свидетельствуют о наличии значительного воспалительного процесса.
Клинические формы псориатического артрита следующие:
-
Дистальная форма, которая сопровождается поражением дистальных межфаланговых суставов кистей и стоп;
-
Асимметричный моно-, олигоартрит;
-
Ревматоидоподобная форма, при которой наблюдается симметричное поражение любой конечности;
-
Псориатический спондилит — преимущественное поражение позвоночника, оно чаще встречается в сочетании с периферическим артритом;
-
Мутилирующий артрит.
К осложнениям заболевания относятся: пяточная шпора, дактилит, спондилит, инвалидизация.
Диагностика псориатического артрита
Диагностика начинается со сбора жалоб, с которых начиналось заболевание, и симптомов, имеющихся на данный момент. Далее – анамнез, в ходе которого узнают наличие других заболеваний, семейный анамнез, условия быта и труда.
Осмотр позволяет специалисту выявить самостоятельно внешние признаки артрита. В лабораторную диагностику входят: полный анализ крови, биохимический и генетический анализы, которые позволяют выявить наличие воспаления, в первую очередь с-реактивного белка в анализе крови больных. Но стоит помнить, что примерно в половине случаев скорость оседания эритроцитов (СОЭ), С-реактивный белок остаются без изменений. Ревматоидный фактор, который при ревматоидном артрите был бы одним из диагностический критериев, в данном случае отсутствует.
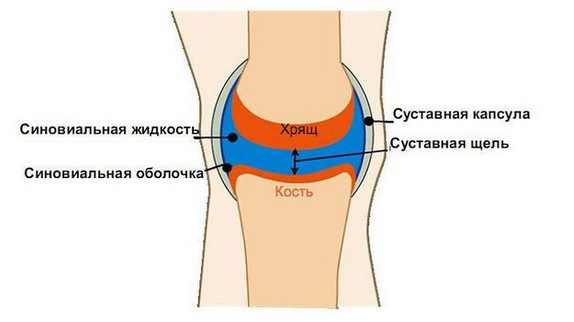
Инструментальная диагностика включает в себя рентгенографию пораженной области, ультразвуковое исследование (УЗИ) с определением объема суставной жидкости, компьютерную томографию (КТ) и магнитно – резонансное исследование (МРТ). КТ и МРТ во время диагностики псориатического артрита позволяют анализировать воспалительный процесс, внутреннее строение и состояние костей на очень высоком уровне точности.
На рентгенографии отмечается сужение суставной щели, эрозивные изменения, при прогрессировании болезни возникает деформация костей по типу «карандаш в стакане» (чашеобразная деформация), костные сращения, воспаление надкостницы, паравертебральные оссификаты и краевые синдесмофиты.
В МКБ все варианты болезни могут быть закодированы как L40.5 Псориаз артропатический. Окончательный диагноз при подозрении на развитие болезни ставит врач-ревматолог. Может также потребоваться помощь таких специалистов, как врача-дерматолога, кардиолога, хирурга, офтальмолога, эндокринолога, фтизиатра, пульмонолога.
Дифференциальная диагностика с ревматоидным артритом проводится обязательно. Ревматоидный фактор – один из основных его признак. Псориатический артрит исключают при отсутствии псориаза, серопозитивности по ревматоидному фактору, наличии ревматоидных узелков и тесной связи синдромов с кишечной или урогенитальной инфекцией.
Как снять боль при псориатическом артрите?
При ярко выраженной воспалительной реакции необходимо избавиться от болевых ощущений. Сделать это можно несколькими способами:
-
Принять препараты из группы нестероидных противовоспалительных (НПВС);
-
Местно использовать мази/гели на основе НПВС;
-
Последнее — при выраженных болях можно в экстренном порядке обратиться к врачу или вызвать его на дом.
Лечение псориатического артрита
Основными целями в лечении является остановка прогрессирования заболевания, предупреждение разрушений костной ткани и утраты ее функций. Основные методы лечения псориатического артрита: консервативный и хирургический. Выбор лечения проводится индивидуально, учитывая все особенности пациента.
Консервативное лечение.
К нему относят немедикаментозное лечение, в основу которых входит режим двигательной активности, который во время обострений должен быть щадящим, полноценное питание, лечебная гимнастика и рефлексотерапия. Имеют место быть физиотерапевтическое лечение (магнитотерапия, лекарственный электрофорез, ультрафонофорез, фотохимиотерапия), иглоукалывание, санаторно-курортное лечение, но эта терапия не применяется при активном воспалении, разрешено это только после снятия активного воспалительного процесса. Не последнюю роль в комплексном лечении заболевания играют физические упражнения. Активные упражнения или любая активность способствуют уменьшению признаков поражения суставов, снижают боль, скованность движений; сохраняют или увеличивают функциональную активность; оказывают общеукрепляющее действие. В некоторых источниках особая роль отводится физическим упражнениям в водной среде. В этом случае нагрузка снижается, что обеспечивает более комфортные ощущения пациентам.
К медикаментозным методам относят применение разных групп лекарственных средств. Нестероидные противовоспалительные препараты назначаются для снятия воспаления, устранения лихорадки, болевого синдрома. Глюкокортикостероиды в виде препаратов внутрь, внутримышечно или внутрь сустава тоже борются с воспалительным процессом. Таргентные синтетические базисные препараты используем в борьбе с воспалением и рентгенологическим прогрессированием.
Хирургические методы лечения.
В связи с отсутствием эффекта от консервативного лечения применяют оперативные способы. Выполняется лечебная артроскопия с синовэктомией (синовиальной жидкости). Решение о необходимости операции принимает лечащий врач – травматолог-ортопед.
Специфическая профилактика псориатического артрита отсутствует. Диспансерное наблюдение – у врача-ревматолога. При псориатическом артрите эффективность проводимого лечения рекомендовано оценивать каждые 3 – 6 месяцев, решение об изменении лечения принимается в зависимости от достижения или отсутствии периода ремиссии или минимальной активности болезни.
Блок «вопросы-ответы»:
Какой врач лечит при псориатическом артрите?
Это заболевание лечит врач-ревматолог. При необходимости назначаются консультации врачей других узкий специальностей.
Диета при псориатическом артрите
Специальных правил питания при этой болезни нет. Пациентам нужно соблюдать принципы правильного, полноценного питания, исключив из рациона жареную, острую еду. В рацион нежелательно включать овощи и фрукты с повышенным содержанием кислоты (это томаты, кислые яблоки, вишня). Нужно употреблять крупы из злаков (овса, гречихи, пшена), бобовые культуры, свежие овощи. В меню желательно включить кисломолочные продукты (творог, кефир или простоквашу). Снижение веса (при его избытке) положительно скажется на общем состоянии. А также рекомендуется отказ от вредных привычек — употребление алкоголя.
Чем опасно заболевание?
Опасен может быть псориатический артрит по нескольким причинам:
-
Является прогрессирующим заболеванием, лечение направлено на приостановление процессов прогрессирования, следующего его развития;
-
Иногда возникают воспаления не одного, а сразу нескольких суставов, что говорит о генерализации процесса;
-
Даже при не самой яркой клинической картине без лечения псориатический артрит может привести к потере трудоспособности, у 30% пациентов развивается инвалидность. Учитывая, что заболевание затрагивает и молодое население, это является проблемой.














