МРТ шейного отдела позвоночника, что показывает
Содержание статьи
МРТ — безопасная процедура диагностики, позволяющая визуализировать состояние органов и тканей. При болях в шейном отделе МР-диагностику назначают для того, чтобы окончательно подтвердить диагноз: выявить межпозвонковую грыжу или воспаление нервных окончаний.
МРТ шейных позвонков — единственный способ визуализации межпозвонковых дисков, которые не отображаются на снимках при проведении КТ или рентгенографии.
Безопасность, эффективность, быстрота и возможность получения детального изображения тканей, на основании которого составляется подробное описание, делают магнитную томографию процедурой выбора при необходимости диагностики заболеваний позвоночника.
В этой статье мы расскажем вам, что показывает МРТ шейного отдела позвоночника и когда назначается исследование.
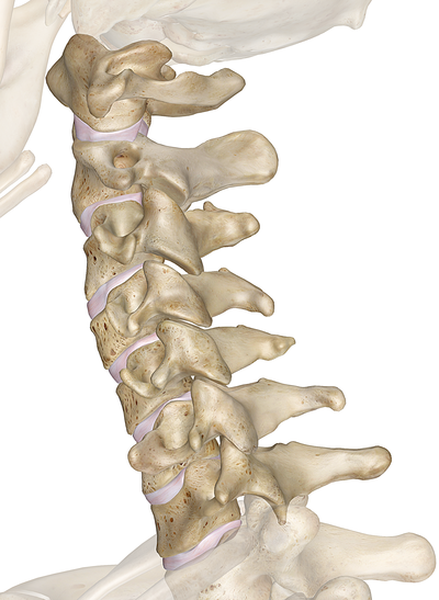
Анатомия шейного отдела позвоночника
Верхний отдел позвоночника состоит из 7 позвонков. Самый верхний из них называют атлантом, он крепится к основанию черепа и состоит из двух широких дуг, соединенных костными утолщениями по бокам. Под ним находится аксис — второй позвонок, к которому крепится атлант. Благодаря их соединению у человека есть возможность поворачивать голову в сторону. На эти позвонки оказывается минимальная нагрузка, поэтому они вытянуты по ширине.
От шестого до второго позвонка проходит позвоночная артерия, питающая кровью головной мозг.
Заболевания шейных позвонков
Чаще всего болевые ощущения в шее могут возникать при спазмах или растяжениях. Это может произойти в результате перенапряжения, резких движений или переохлаждения. Эти проблемы не требуют долгого и сложного лечения, а в некоторых случаях проходят самостоятельно, без медикаментозного вмешательства.
Если же боль не проходит и мешает полноценной жизни, причина может крыться глубже. Причиной болевого синдрома могут быть следующие заболевания:
- остеохондроз;
- грыжа или протрузия межпозвонковых дисков;
- сколиоз;
- воспалительный процесс;
- травмы мягких тканей или позвоночника;
- нервные расстройства.
Остеохондроз
Согласно статистике Всемирной Организации Здравоохранения от остеохондроза страдает 80% людей в возрасте от 30-40 лет.
К основным симптомам этой болезни относятся:
- боль, скованность движений, онемение и покалывание конечностей. Эти симптомы вызваны нарушением кровообращения, сдавлением нервов или деформацией костной ткани. Синдром сужения позвоночного канала в силу различных причин называют стенозом;
- сильные головные боли, пульсирующий шум в ушах, проблемы с обонянием и речью, деформация лица и проблемы с дыханием. Данные симптомы могут быть признаками корешкового синдрома, при котором межпозвонковый диск начинает пережимать нервные корешки;
- пульсирующая боль, локализующаяся в височной, теменной, надбровной и затылочной доли возникает вследствие сжатия позвоночной артерии;
- боли в области диафрагмы, аритмия и повышенное давление называют кардиальным синдромом.
Основными причинами развития остеохондроза считаются нарушения метаболизма, малоактивный образ жизни, недостаток витаминов и жидкости в рационе, лишний вес, переохлаждения, неправильная техника выполнений физических упражнений, наследственность.
После первичного осмотра и выяснения жалоб лечащий врач назначает дополнительное обследование, самым информативным из которых является магнитно-резонансная томография, которая покажет патологические изменения в строении и функционировании позвоночника.
Спондилез
Патология разрастания костной ткани, которая возникает вследствие осложнения течения остеохондроза. Проявляется в виде головных болей, потери подвижности и онемения в области шеи.
На ранней стадии заболевание поддается медикаментозному и физиотерапевтическому лечению. На более поздних стадиях может потребоваться хирургическое вмешательство, после чего применяются реабилитационные действия в виде ЛФК.
Пациенту требуется постоянное наблюдение врача, так как спондилез при неблагоприятном течении может привести к инсульту.
Протрузии
При искривлениях, грыжах и протрузиях могут случаться приступы головокружения и головных болей. Это происходит из-за того, что пережимаются кровеносные сосуды и нервы. Кроме того, боль может отдавать в практически любые части тела — голову, плечи, руки и грудную клетку.
Протрузии являются следствием остеохондроза и представляют собой выпячивание межпозвонкового диска в полость канала спинного мозга. Однако разрыва фиброзного кольца, окружающего диск, при этом не происходит.
Если протрузии не лечить, они разорвут оболочку диска и превратятся в грыжу.
Грыжа межпозвонкового диска
При повреждении фиброзного кольца внутренняя часть диска выходит наружу, происходит сдавливание нервных корешков, что приводит к интенсивным болевым ощущениям.
Грыжа или пролапс проявляется внезапной сильной болью в плечах и шее, онемением, слабостью мышц и потерей чувствительности. Боль локализуется в месте, где ущемлен нерв.
В большинстве случаях грыжа проходит при применении болеутоляющих средств, обеспечения покоя и ношения специального отропедического воротника.
Оперативное вмешательство назначается, если у пациента не проходят симптомы, остается сильная боль, слабость в мышцах и сохраняется потеря чувствительности. Во время операции хирурги удаляют ущемленный нерв или освобождают нервный корешок.
Сколиоз
Сколиоз шейного отдела чаще всего встречается у молодых людей и затрагивает с 3 по 6 позвонки.
К причинам возникновения относят травмы в раннем детском возрасте, нарушения развития и болезни позвоночника.
Сколиоз появляется вследствие того, что мышцы с одной стороны напряжены больше, чем с другой. Такая асимметрия приводит к появлению блоков и спазмов, а как следствие, к болям и ущемлению нервов.
В детстве сколиоз хорошо поддается лечению, во взрослом возрасте можно уменьшить болевые ощущения.
Для постановки диагноза используют магнитную томографию шейного отдела для получения точных снимков и разреза тканей.
Радикулит
Радикулопатия — болевой синдром, который возникает при воспалении нервных корешков. Может поразить с 4 по 6 позвонки, хотя чаще проявляется в области поясницы.
Этот синдром возникает на фоне болезней позвоночника, например:
- остеохондроз;
- межпозвонковая грыжа;
- воспаление связок и мышц от переохлаждения или перенапряжения;
- общее переохлаждение организма от длительного пребывания в сырых и холодных условиях;
- также шейный радикулит может возникнуть как осложнение после инфекционного заболевания.
Для того чтобы нервные корешки не раздражались, необходимо уменьшить нагрузку на шею, для этого понадобится воротник, удерживающий шею в фиксированном положении. При сильных болях назначается прием противовоспалительных препаратов, а после уменьшения болевого синдрома назначается курс мануальной терапии или массажа.
Как делают МРТ шейного отдела позвоночника
Для того чтобы получить точные данные и установить диагноз, доктор может назначить магнитно-резонансную томографию. Этот метод считается не только эффективным, но и безопасным, так как процедура проводится без применения рентгеновского излучения. Проводить МР-диагностику можно так часто, как это требуется. Процедура занимает не более 20 минут, если не брать в расчет время на введение контрастирующего вещества.
Порядок действия во время проведения томографии:
- Пациент снимает с себя все металлосодержащие предметы одежды и аксессуары.
- Ложится на кушетку аппарата.
- При необходимости пациенту вводится контрастное вещество.
- Кушетка заезжает внутрь томографа.
- Происходит процесс сканирования.
- Пациент получает на руки заключение врача-рентгенолога и диск с записанными на него снимками.
МРТ с контрастом
В качестве контраста используют препарат на основе металла гадолиния. Воспаления и опухоли хорошо снабжаются кровью, что позволяет контрасту накапливаться в этих местах и четче отображать их на снимках.
МРТ шеи с контрастом позволяет определить точное расположение, размер и края опухолей, а также оценить состояние сосудов в области шеи.
Гадолиний безопасен, быстро распространяется по сосудам и способен вызвать аллергию только в редких случаях.
Показания для МРТ шейного отдела позвоночника
Магнитно-резонансная томография может назначаться при наличии следующих симптомов:
- онемение конечностей;
- болевой синдром в области шеи;
- головокружение;
- шум в ушах;
- потеря подвижности в области шеи;
- головные боли различной локализации и интенсивности;
- обмороки.
Процедура показана при подозрении на опухоль, тромбоз, травмах спинного мозга, а также при различных воспалительных процессах костной и соединительной ткани.
Время проведения МРТ шейного отдела позвоночника
Процедура магнитно-резонансной томографии шейного отдела длится около 15 минут. При использовании контраста время процедуры увеличивается еще на 15 минут.
Доктору потребуется 20-25 минут, чтобы составить описание исследуемой зоны, которое вместе с изображениями, записанными на диск, передается пациенту.
Подготовка к МРТ шейного отдела
Для того чтобы пройти магнитно-резонансное исследование не потребуется никакой особой подготовки. Не нужно будет отказываться от приема привычных лекарств или садиться на диету.
Перед началом сканирования пациента попросят снять с себя все металлические предметы и отдать на хранение телефон и магнитные карты.
О следующих состояниях пациенту необходимо сообщить врачу до начала обследования:
- О факте беременности с указанием точного срока.
- О наличии боязни замкнутого пространства.
- О вживленных в тело протезах.
- Перед введением контрастирующего вещества обязательно сообщить о наличии ранее наблюдаемых тяжелых аллергических реакциях.
Противопоказанием к проведению диагностики является наличие у пациента кардиостимулятора или нейростимулятора, так как магнитные волны могут нарушить работу приборов. В таком случае врач предложит альтернативные методики диагностики.
также томография не проводится детям до 5 лет и очень полным пациентам, окружность тела которых составляет более сантиметров.
Расшифровка МРТ шейного отдела
Разобраться в результатах сканирования и поставить окончательный диагноз может только врач. В идеальном состоянии шейные позвонки на томограмме будут выглядеть так:
- края позвонков ровные, без шероховатостей;
- все позвонки одинаковые по высоте;
- в строении позвоночника не наблюдается асимметрии;
- на снимках четко видно спинной мозг;
- не наблюдается патологических изменений, воспалений, грыж и опухолей.
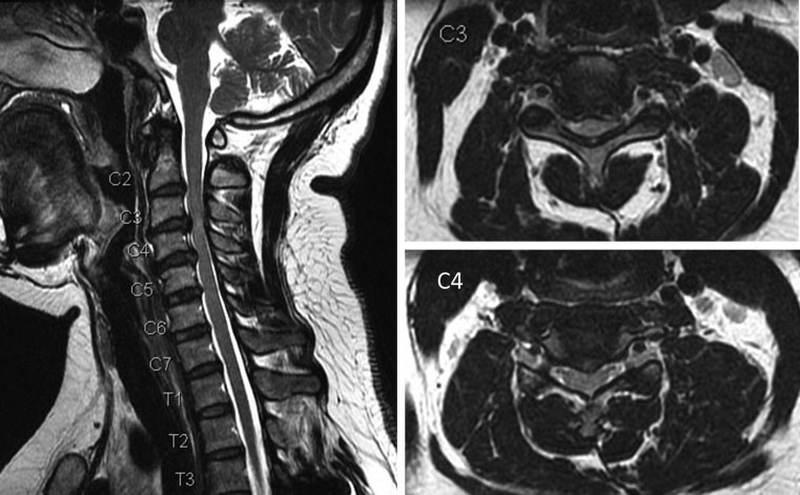
Если обследуют пациента с переломом позвоночника, на снимке будут видны осколки, деформация и линия надлома. Магнитно-резонансная томография точно покажет не задет ли спинной мозг.
При остеохондрозе и протрузиях снимки показывают, что из-за дегенеративного процесса поверхность позвонков стала неровной, шероховатой, а края разрослись.
При наличии грыжи магнитно-резонансная томография дает возможность четко определить степень развития патологического процесса.
МРТ — это современный и эффективный метод диагностики, при помощи которого врачи могут поставить точный диагноз в кратчайшие сроки без дискомфорта и вреда для пациента.
В медицинском центре «ДиМагнит» можно сделать процедуру магнитно-резонансной томографии в удобное для вас время. В центре установлен современный томограф Philips Intera, позволяющий получить четкие изображения исследуемых органов и анатомических структур. Врачи центра составят подробное описание-заключение и запишут снимки на диск.